 Médecins de la Grande Guerre
Médecins de la Grande Guerre

![]() Accueil
-
Accueil
-
![]() Intro
-
Intro
-
![]() Conférences
-
Conférences
-
![]() Articles
Articles
![]() Photos
-
Photos
-
![]() M'écrire
-
M'écrire
-
![]() Livre d'Or
-
Livre d'Or
-
![]() Liens
-
Liens
-
![]() Mises à jour
-
Mises à jour
-
![]() Statistiques
Statistiques
|
Les docteurs Fleming et Carrel, pionniers de
la lutte contre la gangrène Né le 28 juin 1873 dans la région de Lyon,
Alexis Carrel, l’aîné de trois enfants, n’a pas cinq ans quand son père décède.
Après une jeunesse plutôt dorée, il entame à la faculté de Lyon des études de
médecine qui seront interrompues par un service militaire aux chasseurs alpins.
Plutôt petit, 1mètre 65, des yeux pétillants à la particularité étrange :
l’un bleu, l’autre marron. Alexis est vite passionné par l’anatomie et travaille
dans le laboratoire du célèbre professeur Testut. Il devient rapidement un des
meilleurs étudiants dans le domaine de la dissection ! En 1894, l’attentat
contre le président Carnot le marque profondément : le poignard du
meurtrier avait sectionné la veine porte du président et les chirurgiens ne
purent rien tenter pour le sauver. Les carabins commentèrent cet événement avec
passion et conclurent qu’il était impossible de suturer les vaisseaux. Alexis
Carrel avait cependant un avis opposé et se mit en tête qu’il fallait
apprendre aux chirurgiens à recoudre les vaisseaux du corps aussi bien que les
autres tissus. Après réflexion, il affirma qu’il suffisait de revenir au point
perforant, qui avait été abandonné pour le point non perforant nommé « à la
Lambert » qui avait permis la chirurgie gastro-intestinale. Il fallait
aussi trouver des aiguilles assez fines et du fil assez ténu. Il décida
d’expérimenter sa technique et rechercha les aiguilles adéquates. Les
fabricants d’instruments chirurgicaux se dérobaient à ses demandes, quand il
apprit par sa mère qu’il trouverait peut-être l’objet désiré chez ces Messieurs
Assada qui dirigeaient une vieille mercerie en gros à Lyon. C’est effectivement
là qu’il trouva les aiguilles de dentellière qui lui permirent de commencer ses
prestigieuses anastomoses vasculaires dans le laboratoire du professeur
Soulier. En 1901, il passa sa thèse de doctorat sur le goitre cancéreux puis
travailla dans un petit dispensaire réservé aux accidents de travail où il se
consacra à la traumatologie. C’est pendant cette période qu’il présenta deux
fois l’examen pour devenir chirurgien mais à chaque fois il échoua !
En1903, il convoya des malades à Lourdes et fut témoin d’une guérison, celle de
la petite Marie Bailly qui souffrait de péritonite tuberculeuse. De retour à
Lyon, Carrel publia son observation dans la presse et suscita de nombreuses
oppositions : un membre du clergé lui reprocha sa tempérance car Carrel ne
parlait pas de miracle mais de guérison inexpliquée. Ces critiques et les deux
échecs subis à l’examen d’entrée au « chirurgicat » le décidèrent à
quitter Lyon pour rejoindre Paris afin de réfléchir à son avenir. Carrel ne
resta cependant pas oisif dans la capitale et suivit à l’université des cours
dans les matières les plus diverses. C’est à cette époque aussi qu’il commença
une vie ascétique, peut-être en réaction aux défaillances morales qu’il
constatait dans la vie parisienne. Déçu de sa patrie, Carrel prend la décision
de larguer les amarres et de tenter l’aventure de l’autre côté de l’océan.
Malgré le chagrin de voir s’éloigner d’elle son fils, Madame Carrel soutint ses
projets. Ignorant l’anglais, sans relations sur place, Carrel s’embarqua pour
le Canada en mai 1904. A Montréal, il alla sonner à l’Hôtel-Dieu et fit connaissance
des médecins qui bientôt l’invitèrent à travailler avec eux. En juillet, au
deuxième congrès de médecine de langue française d’Amérique du Nord, il fit
sensation avec une communication sur les anastomoses vasculaires. Il décida
alors de continuer son voyage d’exploration en traversant le Canada puis en
revenant vers l’Ouest par les Etats-Unis. Fin novembre, il fut engagé par
l’université de Chicago pour travailler au Hull Physiological Laboratory. En
avril 1905, il fut invité à se rendre à Baltimore à la Johns Hopkins University
pour y donner une conférence. Il remporta un franc succès et conquit l’amitié
du célèbre chirurgien Harvey Cushing. Il revint à Chicago par New-York. La
chance l’attendait dans les bâtiments en construction de la Rockefeller Institution.
Sur les terrasses où on allait installer les départements d’expérimentation
animale, il rencontra par hasard Simon Flexner, le directeur de l’institution.
Quelques mois plus tard, en octobre 1906 Simon Flexner se souvint de Carrel en
lisant une courte note qu’il avait publiée dans « Science » le 13
octobre 1905, à propos de la transplantation d’un rein sur le chien. Flexner
décida alors d’engager Carrel. Parti pour l’Amérique à l’aventure, Carrel se
retrouvait enfin dans un milieu propice à son épanouissement intellectuel. Jusqu’en 1914, Carrel travailla
d’arrache-pied au Rockefeller Institute. Rockefeller consacra plus de 500
millions de dollars à des œuvres diverses. Une de celles-ci fut l’institut
dédié aux études médicales qui porta son nom. A la tête de son département de
chirurgie expérimentale, Carrel put réussir de véritables prouesses en
développant des techniques de greffes de vaisseaux artériels et d’organes, et
par après en développant la culture des tissus ! Bien que ne travaillant
pas à l’hôpital, il put un jour appliquer sa dextérité sur un enfant. Une nuit,
le 17 janvier 1909, un drame douloureux se déroulait autour d’un nouveau-né
atteint d’hémorragies. Il fallait absolument le transfuser de bras à bras avec
son père. Transfuser un nouveau-né, cela ne s’était jamais vu : les
vaisseaux d’un nouveau-né étaient bien trop petits. Les chirurgiens appelés au
chevet de l’enfant eurent alors l’idée d’appeler Carrel. Après tout, les veines
d’un chat ne sont pas plus grosses que celles d’un bébé. On courut donc
chercher Carrel. Sans anesthésie, un chirurgien dégagea la petite veine
poplitée du bébé tandis qu’on dégageait l’artère radiale du père. Muni de
l’aiguille la plus menue et d’un fil fin comme un cheveu, Carrel unit l’artère
du père à la veine de l’enfant ! Les clamps enlevés, on put voir
rapidement les oreilles de l’enfant se recolorer ! Bientôt, l’enfant émit
des cris : il était sauvé ! Cette aventure médicale fut contée dans
le «Journal of the American Medical Association » du 14 mai 1910. Carrel décida de rentrer en France en
1908. Après cette date, il prit l’habitude de rentrer au pays chaque année. De
1909 à 1912, il se rendit quatre ans de suite à Lourdes afin d’alimenter sa
réflexion sur les guérisons. En 1910, un enfant de 18 mois né aveugle recouvra
la vue. Quand Carrel l’aperçut il était dans les bras d’une infirmière. C’était
Madame de la Meyrie, jeune veuve ayant un enfant. Carrel fut conquis par la
jeune infirmière qui devint sa femme en 1913. En 1912, Carrel fit faire un progrès tout
à fait remarquable à la science médicale. Alors que les chercheurs s’étaient
jusque là vainement efforcés de maintenir vivant des morceaux de tissus en
dehors de l’organisme,-comme par exemple un tissu provenant du cœur d’un embryon
de poulet-, ce fut le docteur Carrel qui le premier réussit à empêcher la mort
tissulaire de survenir ! Les tissus, conservés dans des vases spéciaux
avec des précautions d’asepsie considérables,-car un seul microbe suffit à
infecter la culture et à la tuer-, étaient nourris avec un milieu nutritif à
base de jus d’embryon. Pour cette découverte, le docteur Carrel reçut le prix
Nobel en 1912. Voilà Carrel consacré savant illustre ! Il se maria le 26
décembre 1913 avec Madame de la Meyrie. Le couple s’installa dans son nouveau
domicile de New-York et acheta une automobile. Carrel était si distrait qu’il
prenait souvent les rues à sens interdit. Il lui arrivait aussi de rouler sur
les trottoirs. Les agents de police l’appréhendaient mais se radoucissaient dès
qu’ils avaient connaissance de l’identité du conducteur. Quand il s’avéra qu’il
était incorrigible, ce fut sa femme qui prit le volant. Par après quand le
couple habita Middle-Town, ils se passèrent de voiture et jamais plus Carrel
n’en acheta. La première guerre mondiale éclata alors
que les Carrel se trouvaient en congé en France, et Alexis reçut son ordre de
mobilisation. Mis à la disposition du médecin inspecteur général du service de
santé Paul Chavasse (à ne pas confondre avec son homonyme le médecin
britannique Noel Godfrey Chavasse, ayant mérité une double Victoria Cross), il
lui proposa de réaliser un hôpital modèle, avec l’aide de la Rockefeller
Foundation. Le 5 décembre 1914, il visita la clinique
Jeanne d’Arc à Calais. Il y rencontra son confrère le docteur Depage, qui
l’invita à visiter le futur hôpital de l’Océan à La Panne. Cette visite fut
effectuée le 13 décembre 1914, date à laquelle les ouvriers posaient le
chauffage central. La Reine Elisabeth reçut ensuite le célèbre prix Nobel dans
sa villa. Le 25 décembre 1914, Carrel visita le front français à
Sainte-Menehould, et notamment les hôpitaux tenus par le docteur Pauchet et le
docteur Lapointe, dans lesquels il note que les pansements stérilisés datent de
1894, qu’il n’y a pas de chauffage, pas d’autoclave pour la stérilisation, ni
d’infirmiers capables. Le 26 décembre, il rencontre Bunau-Varilla, officier
d’ordonnance du général d’armée Gérard et visita le front d’Argonne, notamment
l’hôpital militaire de Clermont-en-Argonne, installé dans un hospice de
vieillards tenu par les petites sœurs de Saint-Vincent-Paul mais dans lequel il
n’y avait pas d’appareil de stérilisation. Le 27 décembre, Carrel visita les
Islettes: malpropreté des salles, pas de champs opératoires, pas de seaux. Les
pansements enlevés étaient jetés à même le plancher. Il y régnait une odeur
repoussante. La gangrène gazeuse abondait et les amputations ne sauvaient que
peu de malheureux. Le 28, il visita l’hôpital militaire de Verdun. De cet
inventaire complet des hôpitaux de première ligne, les conclusions furent
sévères. Faute de directives et de méthodes, chacun agissait à sa guise. Un
médecin préconisait la solution de sel de cuisine; l’autre embaumait; l’un
versait de l’alcool à flots, l’autre l’éther si rare et si précieux, un
troisième de la teinture d’iode. Une équipe de médecins-majors plongeait même
des fers rouges au fond des plaies. C’était la confusion la plus absolue. De retour à Paris, Carrel obtint de
s’installer à 14 kilomètres des tranchées à Compiègne. Il fit en sorte que
Dakin vienne s’occuper incessamment de la partie chimique des travaux projetés.
C’était Simon Flexner, le directeur de la Rockefeller Institution, qui avait
aidé Carrel en découvrant cet oiseau rare. Henry Drysdale Dakin était un
Anglais qui travaillait depuis des années aux laboratoires Christian Herter à
New York. Il voulait servir sa patrie mais son âge ne lui permettait plus
d’être combattant. Dakin s’installa provisoirement dans le service du docteur
Tuffier, dans l’hôpital du Vieux Beaujon qui se trouve au faubourg
Saint-Honoré. Dans le laboratoire de Dakin seront testés tous les antiseptiques
possibles et leur toxicité sur les cellules vivantes, au moyen de petits
fragments d’éponge imbibés du produit et insérés sous la peau des cobayes. A proximité de Compiègne, sur le bord de
la forêt, dans l’hôtel de luxe, tout neuf, du Rond Royal (relais de
Louis-Philippe et de Napoléon III) qu’on avait réquisitionné, le lieu choisi
donnait toute satisfaction. Les poilus hospitalisés ne tarirent pas d’éloges à
l’égard de Monsieur « Roquefellaire ». La grande originalité de
l’Hôpital temporaire N° 21 consistait en une très importante section de
laboratoire (chimie, bactériologie, expérimentation, radiologie) que subventionnait
la Rockefeller Foundation. Le reste de l’hôpital appartenait au Service de
santé militaire mais relevait directement du ministre qui l’avait accrédité
auprès de l’armée. Cette situation exceptionnelle était identique à celle de
l’hôpital belge de l’Océan qui relevait aussi de deux organismes
différents ( Croix-Rouge et Service de Santé). Et à La Panne, comme à Rond
Royal, cela ne manqua pas de provoquer frictions et jalousies. Les premières
admissions eurent lieu le 14 mars 1915. Carrel choisit lui-même ses
collaborateurs. Un groupe de 15 infirmières, parmi lesquelles de nombreuses
Suissesses ayant travaillé à Berne chez le professeur Koch, répondait aux
ordres de Madame Carrel et de Mlle Weilemann. Quant à Madame Post, la mécène
américaine, elle servait d’assistante sociale et comblait les blessés de
douceurs. Une ancienne infirmière évoque les souvenirs que le docteur Carrel
lui inspirait à cette époque: Le
docteur Carrel venait l’après-midi dans la salle d’hospitalisation pour
examiner le pansement de tel grand blessé et voir si les drains étaient bien
disposés. Il était très méticuleux et rarement satisfait. Il entrait
brusquement par la porte du jardin et allait aussitôt vers le lit qui
l’intéressait. Assez rarement, il assistait aux pansements qui étaient toujours
faits par les chirurgiens. Une fois, un blessé le prit pour un prêtre, car
toujours vêtu qu’il était d’une blouse noire et portant sur la tête une petite
calotte blanche[1]. Et voici le récit d’un des médecins: La figure pleine, ronde, rasée, qui
faisait dire de bonne foi à un visiteur le voyant revêtu de sa blouse
habituelle: « C’est votre aumônier? » L’abord était facile,
l’attitude, le geste simples et sobres, la voix un peu sourde et continue.
Bientôt, les yeux brillaient derrière le lorgnon, le visage s’animait, une moue
se dessinait par instants qui soulevait la lèvre inférieure; il cherchait quoi
obtenir de l’interlocuteur. Mais c’était justement sa force que d’avoir, en
même temps qu’une confiance entière en la technique, la faculté de tout voir
sous un angle nouveau, et l’idée féconde que des notions élémentaires, tenues
pour définitives, sont souvent celles qui demandent révision. Tous les matins
avait lieu une visite longue et détaillée par le chirurgien de service. Dans
les plaies examinées minutieusement, celui-ci répartissait lui-même les tubes
d’irrigation et procédait aux prélèvements bactériologiques. Carrel se tenait
en arrière du groupe toujours nombreux des visiteurs, en longue blouse noire et
calotte blanche, causant avec l’un ou l’autre, s’approchant pour regarder une
blessure qui l’intéressait particulièrement et, retirant alors son lorgnon (…)
et se penchant, le nez presque sur la plaie[2]. Ce qui retenait surtout l’attention du
docteur, c’étaient les essais faits avec différentes substances antiseptiques.
Des pages et des pages de son cahier s’emplissaient d’observations et celles
faites dans son hôpital ne lui suffisaient pas…Il partait donc parfois à
l’avant pour recueillir des blessés, observer et animer le zèle des chirurgiens
des postes avancés. Ces incursions n’étaient pas sans dangers et pour l’une
d’entre elles, il note : Tirs d’artillerie auxquels j’assiste dans les
tranchées. Un de mes chauffeurs est tué par un obus…Un autre blessé… Le docteur Chavasse, Inspecteur général du
Service de Santé français, choisit un moment d’absence de Carrel pour visiter
son hôpital. Ce fut un drame. Chavasse se montra très critique et en même temps
très maladroit en confondant le laboratoire de Dakin avec la cuisine de l’hôpital!
Le pauvre Dakin en vit d’autres : le capitaine Cartier, chef du deuxième
bureau de la 6ème armée lui refusa un permis pour suivre dans
l’ambulance de Francpont, l’application des substances 30 et 132. Toujours des
mesquineries dues au fait que l’Ambulance Carrel était imposée par le Ministère
mais non reconnue par le général Joffre. Cependant, malgré les
difficultés, la méthode Carrel-Dakin fut finalisée à la fin du mois de mai. La
réputation du Rond Royal s’étendit alors partout sur le front et même à
l’étranger. Cushing, le grand chirurgien américain qui exerçait son art
derrière l’Yser lui rendit visite. Le bactériologiste Almroth Wright, qui
travaillait dans un hôpital anglais de Boulogne-sur-Mer le visita aussi et s’il
contesta d’abord les résultats de Carrel, il les cautionna finalement après
avoir refait avec son collègue Flemming certaines expériences. Incontestablement donc, le
traitement Carrel-Dakin sauva des vies. Après avoir essayé plus de 200
substances, le choix s’était finalement porté sur l’hypochlorite de soude. Pour
maintenir la plaie en contact continu avec l’antiseptique, à partir d’un flacon
surélevé, la solution se répartissait grâce à des peignes de verre à plusieurs
branches, dans de petits tubes en caoutchouc perforés en pomme d’arrosoir qu’on
plaçait dans la plaie. La peau à l’entour était protégée par des compresses de
gaze vaselinée. Tout le matériel avait été construit par la firme Gentile. La
surveillance du goutte à goutte exigeait beaucoup de temps et un personnel de qualité.
Cette condition ralentissait la vitesse de diffusion de la technique au front. L’hôpital de Carrel était aussi à
l’avant-garde pour d’autres techniques : cerceaux chauffants, perfusions de
liquide, transfusions de sang (d’artère à veine avec la canule d’Elsberg, puis
avec des seringues paraffinées, puis avec du sang citraté), appareils à
suspension de Miss Gassett, examens bactériologiques des plaies tous les deux
jours…On suivait même l’évolution des plaies par des photos en couleurs. La
jalousie devant le succès de Carrel ne tarda pas à s’accroître et les blessés
du front furent évacués vers d’autres hôpitaux que le sien. En septembre 1915,
Carrel ne reçut que cinq blessés dont trois légers. En février 1916, même
incident à cause du sabotage du médecin-chef du triage à Compiègne. A
l’Académie de Médecine et à la Société de Chirurgie de Paris, le ton fut peu
académique durant les débats qui se tinrent entre octobre 1915 et février 1916.
Des médecins éminents comme Chaput, Broca et Hartmann ridiculisèrent la méthode
Carrel. Ce dernier n’entra pas dans une longue polémique : il se contenta
de répondre sèchement dans la préface du livre qu’il écrivit avec Dakin en 1916
et dans les « Archives de médecine et de pharmacie militaire » [3]: Les théories et
les expériences publiées ces derniers mois à l’Institut, à l’Académie de
Médecine et à la Société de Chirurgie, nous ont appris que les antiseptiques ne
pouvaient pas stériliser les plaies. Un professeur de l’Université de Paris a
même démontré aux membres de l’une de ces sociétés savantes que non seulement,
les antiseptiques ne tuaient plus les microbes, mais qu’ils favorisaient leur
développement. Cependant les plaies, au lieu de suivre cette doctrine, ont
continué à se stériliser sous l’influence des substances. Ce n’est pas la
première fois dans l’histoire de la médecine que des faits ont démenti les
théories basées sur des données expérimentales insuffisantes ou erronées. Il
faut donc écarter l’esprit de système et regarder la réalité. Carrel trouva cependant des confrères qui
croyaient en sa méthode comme Samuel Pozzi, Théodore Tuffier et le célèbre
docteur Depage à qui il rendit une visite en 1916. C’est au cours de cette
visite qu’il reçut du roi Albert la médaille d’officier de l’Ordre de Léopold.
Carrel récompensa le docteur Depage de son soutien inconditionnel. Il parvint à
ce que la Rockefeller Fondation subsidie un laboratoire de recherche à
l’hôpital l’Océan : ce sera l’Institut Marie Depage. Quant à Dakin, il fut directement
sollicité par le ministre de la Marine britannique Balfour pour enrayer le
fléau de la gangrène gazeuse à Gallipoli. Il rentra de sa mission très fatigué,
ayant contracté des fièvres, et assez désabusé, reprochant à Carrel de prendre
trop le mérite de la découverte! Carrel continua à réfléchir à de nouvelles
améliorations en chirurgie de guerre. Il s’entoura d’un architecte américain,
Charles Butler, qui venait de débarquer à Paris, désireux de s’engager comme
chauffeur d’ambulance. Avec ses conseils, il réalisa les plans d’un hôpital
mobile : il conçut le premier modèle de l’autochir légère, une petite
merveille pour l’époque, avec ses autoclaves, ses groupes électrogènes, son
laboratoire portatif, ses salles d’opération démontables, etc. Elle fut
détachée en Soissonnais en octobre 1917, avec comme chirurgien le docteur
H.Woimant. Carrel y allait parfois en visite, comme il continuait ses visites à
Verdun, dans les hôpitaux du secteur anglais et chez le docteur Depage. Il
proposait son expérience sur le terrain et ses recommandations aux autorités
souvent sans succès… « J’ai l’impression depuis 18 mois de vivre une
comédie de Molière. Je suis fatigué des personnages à la fois grotesques ou
tragiques que j’ai dû côtoyer… » Ce fut peut-être cette lassitude qui le
poussa à retourner aux Etats-Unis en 1917, acceptant la mission d’initier les
chirurgiens américains aux problèmes de la chirurgie de guerre. Avec son ami
Charles Butler, il avait conçu et édifié, sur les terrains mêmes du Rockefeller
Institute, un hôpital de démonstration et d’enseignement avec les mêmes
baraques préfabriquées que celles employées en France. Au cours de cette
période, Carrel eut de longues conversations avec le célèbre chirurgien Charles
Horace Mayo sur le traitement de la péritonite, et il se remit à étudier la
télépathie, matière dans laquelle son épouse excellait. Au printemps 1918, Carrel fut de retour en
France, en plein offensive allemande de Ludendorff. Trop près du front, son
hôpital fut bombardé à plusieurs reprises et c’est avec grande déception qu’on
dut l’évacuer. Le docteur Daufresne fut le dernier à quitter l’hôpital,
brandissant une bouteille sauvée des décombres du laboratoire: « le
premier échantillon de la solution de Dakin ». L’hôpital fut réinstallé à
Lagny-sur-Marne dans le château de Monsieur Menier. Le travail reprit, ainsi
que les nombreuses visites de Carrel aux cliniques de l’avant. L’armistice
signée le 11 novembre 1918, Carrel voulut poursuivre ses travaux sur
l’importance de la masse sanguine, sur les qualités que devrait avoir un bon
liquide de remplacement, ainsi que sur l’équilibre des acides et des bases dans
le sang, On lui fournit à Saint-Cloud des baraques de bois qu’il occupa
jusqu’au 15 décembre, date à laquelle il termina ses travaux. Le 15 janvier 1919,
Carrel reprit sa vie de chercheur aux Etats-Unis. Lever de grand matin, à 5
heures et demie ou 6 heures, promenades à pied de deux miles autour du
« réservoir » de Central Park. Petit déjeuner et départ pour
l’Institut. Le soir, son dîner dont il faisait lui-même le menu était si
monotone que madame Carrel s’en plaignait ! Puis travail et lectures. Il
se couchait à une heure avancée de la nuit et dormait très peu. Il serait trop
long ici de détailler toutes les études auxquelles il se livra mais il suffit
de dire qu’il fut le premier au monde à développer un cœur artificiel. Le
docteur Paluel Flagg, qui soigna Madame Lindbergh lors de la naissance de ses
enfants, avait fabriqué un appareil pour la respiration artificielle des
nouveaux-nés. Lindbergh, passionné de mécanique, ne put s’empêcher de se faire
expliquer la marche de la machine. Comme une de ses parentes était atteinte
d’insuffisance cardiaque, Lindbergh se demanda alors s’il n’était pas possible
de fabriquer un cœur artificiel. Le docteur Flagg introduisit alors Lindbergh
auprès de Carrel qui accepta le défi. Malgré la conjonction d’avantages
exceptionnels, il fallut à Lindbergh cinq ans de travail acharné pour réaliser
son modèle. On exécuta plus de mille expériences, ce qui représenta cent mille
heures de perfusion, mais en août 1936, au congrès de cytologie expérimentale,
le modèle fut présenté. Ce modèle permit d’explorer un nouveau champ
d’investigations en chirurgie cardiaque mais la survenue de la deuxième guerre
mondiale fit de l’ombre à cette innovation prometteuse. Entre les deux guerres, le grand chercheur
se pencha de plus en plus sur les principes éthiques, philosophiques et même
religieux qui devraient idéalement guider l’homme de façon rationnelle vers son
plein épanouissement. Il publia en 1935 un livre qui résume ses réflexions.
« L’homme cet inconnu », traduit en plus de vingt langues, sera lu
par toute une génération d’étudiants de tous les pays. Véritable best-seller ce
livre fait le point sur les connaissances physiologiques ayant trait à l’homme.
Carrel y va aussi de ses convictions : selon lui, l’existence humaine
devrait être gouvernée par trois principes dictés par les lois de la nature et
de l’évolution : la conservation de la vie, la transmission de la vie et
le développement de l’esprit. Carrel lance un cri d’alarme à ses
compatriotes : ni le libéralisme, ni le marxisme n’observent ces trois
principes. Pour lui, il est grand temps de créer les bonnes conditions au
développement physique et psychique de l’homme si on ne veut pas aboutir à la
décadence inexorable de la civilisation occidentale. Quand on relit Carrel en
2008, on s’aperçoit que son message reste actuel. Un bémol cependant : les
dernières pages de son livre dénaturent son propos en insistant sans nuance sur
l’utilité de la peine de mort pour se protéger des êtres inutiles et
nuisibles ! Carrel, déformé par l’eugénisme à la mode dans le monde
scientifique de son temps, est aussi sans doute influencé par la mentalité de
ce grand pays qui l’a si bien accueilli ! Il se trompe pourtant très
lourdement. On voudrait en savoir plus et connaître les souffrances, les
évènements, les influences qui s’exercèrent sur lui pour en arriver à de telles
conclusions. Fut-il mis un jour au courant de l’euthanasie des malades mentaux
en Allemagne? Qu’en pensa-t-il? Rappelons qu’entre le premier septembre 1939 et
le 24 octobre 1941, l’euthanasie fut pratiquée sur un grand nombre de malades
mentaux séjournant dans les institutions allemandes. « Aktion 4 »,
ainsi se nommait l’opération, fit 70.273 victimes ! Une chose en tout cas
est certaine, dont Carrel ne fait pas assez mention : la grandeur de l’homme,
la montée de l’esprit reposent aussi et surtout dans sa capacité, son courage,
sa volonté de ne pas abandonner les plus faibles, les inutiles à leur triste
sort. Durant les années de guerre,
Carrel avait approfondi sa foi avec son ami le Père Alexis. Il rédigea un livre
sur la conduite de la vie qui ne fut publié qu’après sa mort. Les dernières
lignes de ce livre semblent avoir été écrites pour remplacer les dernières
pages de son best-seller «L’homme cet inconnu» : Devant ceux qui font
parfaitement leur métier d’homme, la route de la vérité s’ouvre toujours. Sur
cette voie royale, les pauvres aussi bien que les riches, les malades et les
débiles comme les forts, les incroyants comme les croyants, sont
indistinctement conviés à s’avancer. Et, s’ils acceptent cette invitation, ils
sont sûrs d’accomplir leur destinée, de participer à l’œuvre sublime de
l’évolution, de hâter la venue du règne de Dieu dans le monde terrestre. Et
d’avoir, par surcroît tout le bonheur compatible avec la condition humaine. En 1940, Carrel revint en France,
pensionné et désireux de mettre une nouvelle fois ses compétences au service de
son pays. Il se mit en rapport avec le gouvernement de Vichy et obtint
l’autorisation et le subside pour créer à Paris une Fondation pour l’étude des
problèmes humains. Peu importe, finalement, le sort des batailles
futures : ce qu’il faut, selon Carrel, c’est préparer les temps futurs et
réunir des savants pour étudier l’Homme dans sa globalité et pouvoir ensuite
proposer aux gouvernants les mesures susceptibles de développer les
potentialités humaines. C’est ainsi que la Fondation mena des travaux sur le
problème de l’enfant, de son éducation, des conditions de son développement
harmonieux, et sur le problème du travail et de ses implications sur la santé
physique et mentale. L’idée de Carrel était juste, bonne et féconde mais elle
survenait trop tôt et Carrel avait eu le tort de vouloir la mener sous l’égide
de Vichy. La libération vint et Carrel fut suspendu de ses fonctions par le
secrétaire général à la Santé. Devenu cardiaque, il mourut, âgé de 71 ans, le 5
novembre 1944. Il repose dans l’île de Saint-Gildas, où se trouvait sa
propriété de vacances. Alexander
Fleming : un médecin gentleman, sportif et timide L’histoire du docteur Alexander Fleming
eut été toute autre s’il n’avait pas été sportif. Il choisit en effet d’étudier
à l’école de médecine attachée à l’hôpital Saint Mary’s parce que celle-ci
avait une équipe de water-polo. Jeune diplômé, il se destinait d’abord à la
chirurgie et s’apprêtait à quitter Saint Mary’s quand le docteur John Freeman
fit appel à ses compétences et bouscula ses projets. Ce médecin était
l’assistant du célèbre bactériologiste Almroth Wright
et il voulait reconstituer un « shooting club » (club de tir) à
l’hôpital. Ayant appris que Fleming était un tireur d’élite qui avait été formé
par les London scottish, il lui demanda de participer à son important projet…Ce
qui supposait qu’il accepte de travailler à Saint Mary’s. Fleming se laissa
convaincre, abandonna ses projets de chirurgie et accepta alors la place qu’on
lui offrit dans le service de bactériologie. Dès le premier mois de la guerre, Sir
Almoth Wright fut nommé colonel et envoyé avec son équipe en France pour créer
un laboratoire et un centre de recherche médical à Boulogne-sur-Mer. En
principe, ce centre était attaché à l’hôpital que l’armée anglaise avait créé
dans les salles du casino. On installa les bactériologistes dans un affreux
sous-sol que traversait un tuyau d’égout malodorant. Chaque matin, à 6 heures,
le sergent technicien versait du crésol dans les tuyaux, mais l’odeur ne
disparaissant pas, Wright obtint qu’on attribuât aux chercheurs la salle
d’escrime qui se trouvait sous les toits du casino. Il fallut toute
l’ingéniosité de Fleming pour amener l’eau et le gaz dans cet endroit. Les becs
bunsen furent alimentés par de l’alcool à brûler, les incubateurs furent chauffés
avec des poêles à pétrole. Ma première impression du lieutenant
Fleming, dit son sergent technicien, fut celle d’un petit officier pâle,
qui ne disait rien de trop, mais faisait tranquillement son travail…Le
capitaine Fleming, la première fois que je lui apportai des papiers à signer,
était penché sur son microscope. J’attendis respectueusement. Il leva la tête,
prit son crayon et, sans me demander un mot d’explication, signa les bons.
Souvent je me voyais forcé de lui exposer une situation; il n’avait pas l’air
intéressé, mais l’était plus que je ne le croyais. Il enregistrait tout,
résolvait le problème en un instant et concluait : « Très bien, sergent;
vous pouvez régler ça! »[4] Le travail du laboratoire fut intense
pendant toute la guerre. Wright, comme Vincent en France, avait fait campagne
pour que la vaccination antityphoïde fût rendue obligatoire dans l’armée, mais
les blessés posaient d’autres problèmes que devaient résoudre les
bactériologistes. Les chirurgiens de l’hôpital leur montraient avec désespoir
d’innombrables cas de gangrène : comment attaquer ce mal? Fleming examina les plaies fraîches et
observa un phénomène remarquable: la phagocytose y était rendue difficile par
le fait que les globules blancs peinaient à atteindre les tissus morts que l’on
trouvait en abondance dans les plaies par projectile! Son premier conseil fut
donc de débrider les plaies, d’enlever le maximum de tissus nécrosés. Il
découvrit aussi que les antiseptiques n’empêchaient pas la gangrène mais au contraire
semblaient la favoriser. En fait les antiseptiques ne parvenaient pas à
diffuser dans les anfractuosités des blessures profondes. Pour prouver ses
dires, Fleming eut l’idée de modeler en verre une blessure postiche. Après
avoir chauffé au rouge l’extrémité fermée d’un tube d’essai, il en tira des
pointes creusées à l’intérieur qui imitaient les anfractuosités d’une plaie.
Puis, il emplit le tube d’un sérum préalablement infecté avec des matières
fécales. Cela faisait une image schématique, mais assez exacte de la blessure
de guerre. Il plaça le tube pendant une nuit dans l’incubateur. Le lendemain,
le sérum, envahi par les microbes, était trouble; l’odeur puante. Le tube fut
alors vidé du sérum et rempli d’une solution antiseptique assez forte pour tuer
les microbes. Au bout de temps variables, Fleming vidait le tube et le
remplissait à nouveau de sérum non infecté. Après incubation, ce sérum qui
avait été stérile devenait aussi trouble que le premier. Cela prouvait qu’il
restait toujours des microbes dans les anfractuosités du tube. Fleming en
conclut qu’il n’était pas possible de stériliser une blessure de guerre avec
des antiseptiques. La démonstration de Fleming explique pourquoi Wright, dans
un premier temps, ne crut pas en l’efficacité de la méthode de Carrel. Dans un
deuxième temps, Wright constata par une belle série d’expériences en
laboratoire qu’une solution hypertonique favorisait l’exsudation des globules
blancs à travers les parois des capillaires pour rejoindre les foyers infectés.
Fleming confirma quant à lui qu’une solution de Carrel-Dakin ne gardait son
pouvoir bactéricide dans une plaie que durant dix minutes. Le succès de la
méthode de Carrel-Dakin s’expliquait plus par le fait que la solution
d’hypochlorite était hypertonique que par ses propriétés antiseptiques. Wright changea donc de position et devint
alors un défenseur du docteur Carrel, notamment devant le président du collège
des chirurgiens anglais, le docteur William Watson Cheyne qui ne jurait que par
les vieilles méthodes. Je partage avec quiconque a eu en France
les mêmes expériences que moi, le sentiment que les blessures graves ne sont
jamais stérilisées et que, par leur nature, elles ne le seront jamais au moyen
des antiseptiques. J’ai donc soutenu qu’il fallait, par des moyens
physiologiques aider le corps à combattre l’infection bactérienne. En
provoquant un écoulement de lymphe, nous pouvons amener les fluides du sang à
agir sur les tissus infectés. Plus nous amèneront du sérum frais, plus nous
accélérerons l’émigration des globules blancs, plus nous aiderons à la
destruction des microbes infectants…[5] Le pouvoir bactéricide de la solution de Carrel-Dakin A l’heure actuelle, on peut affirmer que
Wright et Fleming avaient trouvé la bonne réponse: les recherches menées ces
dernières années sur la cicatrisation ont prouvé qu’une plaie guérit bien si on
lui assure une bonne humidification. Georges Winter découvrit en effet en 1962
que la cicatrisation d’une plaie profonde chez un porc est deux fois plus rapide
lorsqu’elle est couverte d’un polyéthylène que si elle reste exposée à l’air.
Le concept de « cicatrisation dans un environnement humide » est
redécouvert : une plaie doit rester dans un environnement humide aussi
longtemps que le pansement reste en place. Si une plaie se dessèche, il se
forme en effet une croûte et par définition une cicatrice, processus
défavorable qu’il faut éviter! On favorise donc la guérison de la plaie en
créant un microclimat humide facilitant la migration des globules blancs, des
macrophages. L’humidification est donc un facteur plus important dans la
guérison d’une plaie que l’ajout d’un produit bactéricide. Ce principe a
conduit au développement de nouveaux pansements à base d’hydrocolloides et
d’alginates qui absorbent l’exsudat d’une plaie « sans pour autant
assécher celle-ci! » Ce type de nouveau pansement a entraîné, au début de
ce XXIème siècle, une véritable amélioration des soins apportés aux
plaies, brûlures et ulcères. 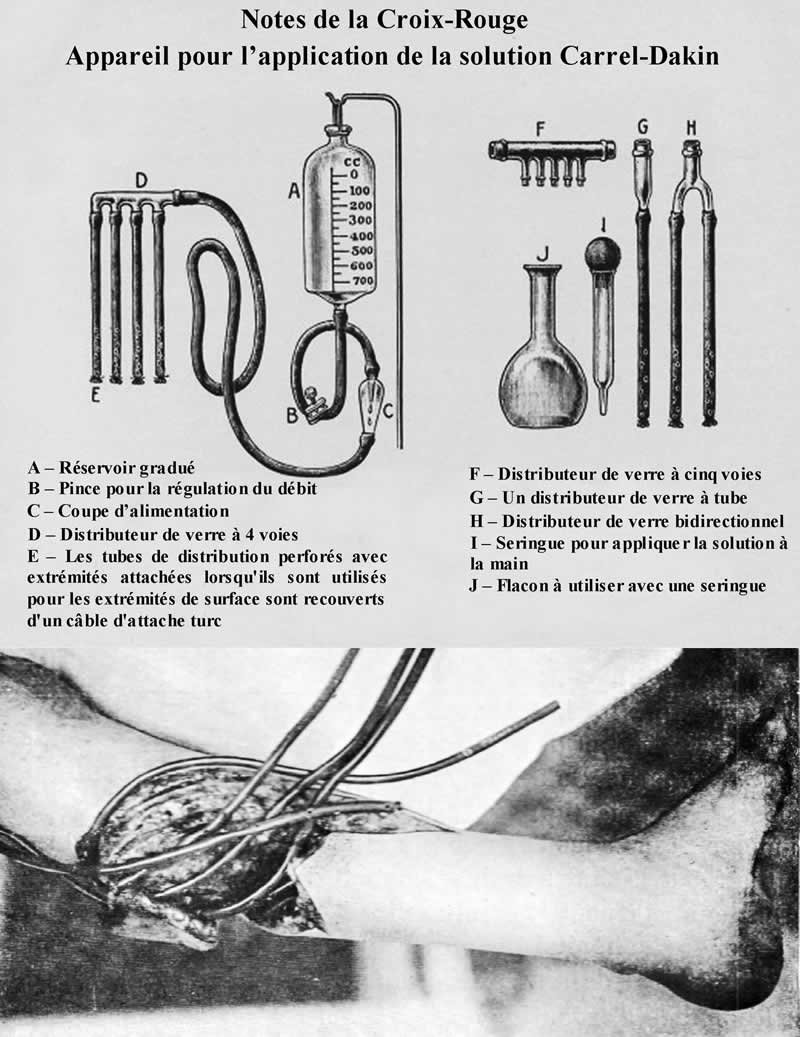
Le combat de Wright fut d’essayer de convaincre
l’administration militaire qu’il fallait s’opposer à l’évacuation rapide des
blessés vers l’Angleterre car la fatigue du voyage les rendait inaptes à subir
des opérations. Il valait donc mieux les hospitaliser non loin du front. La
réaction des autorités fut hostile et violente : le Directeur général des
services médicaux, Sir Arthur Sloggett demanda vainement que Wright fût rappelé
en Angleterre et s’en tienne à ses travaux de laboratoire! Wright trouva
d’ardents défenseurs et, parmi eux, le célèbre auteur George Bernard Shaw. Ces
deux là pouvaient passer des heures en discutant de philosophie et de médecine.
Un soir, tandis qu’ils parlaient, la pièce se remplit de fumée. Tandis que
chacun s’évertuait à trouver la cause de l’incident, Shaw et Wright, impassibles,
continuaient leur discussion! Wright et Fleming avaient un flegme
britannique qui impressionnait leurs collègues français. Un jour, des médecins
généraux français les surprirent en train de se livrer à un match de lutte. Ils
bondirent aussitôt sur leurs pieds et entamèrent la discussion scientifique
avec les illustres visiteurs! Décidément, ce petit groupe de savants n’était
pas très conforme aux conventions militaires! Le dimanche, Fleming et ses amis
allaient jouer au golf à Wimereux. Fleming prenait grand plaisir, quand la dune
le cachait des regards, à aller déposer dans le trou la balle d’un colonel
assez pompeux. Il observait ensuite avec plaisir la victime de son tour,
triomphant d’avoir réussi un trou si difficile en une fois!
En 1918, le n° 8 Stationary
Hospital, fut établi à Wimereux. C’était un hôpital spécial, dédié aux
fractures compliquées du fémur. On devait y faire une étude particulière de la
gangrène gazeuse. Fleming y fut nommé chef du laboratoire et continua l’étude
des antiseptiques et du traitement salin. Il pratiqua aussi des transfusions et
en perfectionna la méthode! La nuit, pour se maintenir en forme, Fleming jouait
au golf dans la prairie derrière son laboratoire: il avait aménagé deux trous
éclairés par des chandelles! Lorsque la grande épidémie de grippe
occupa tous les médecins, Fleming dut lui-même aider au transport des morts
vers le cimetière improvisé. Il autopsiait les victimes et faisait de nombreux
prélèvements. Il put prouver ainsi que le microbe qui causait la grippe n’était
pas le bacille de Pfeiffer… L’image
que je conserve de Fleming, raconta son sergent technicien, est celle d’un petit officier R. A.
M. C., portant une boîte remplie de pipettes, de plasticine, de fils de platine
et d’une lampe à alcool, debout par un froid matin d’hiver, glace et neige tout
autour, sous une tente que chauffait un brasero et où je faisais une autopsie
sur une table tandis qu’un autre cadavre attendait sur une seconde table. Nous
en avions autopsié six, ce matin-là! C’était le jour de Noël et, le capitaine
Fleming prélevait, sur chacun des corps, des spécimens.[6] Après la guerre, Fleming reprit
son poste de chercheur et continua ses recherches sur les antiseptiques. En
1919, il donna une conférence qui réactualisait les connaissances dans ce
domaine. Il y eut, dit-il, deux
écoles pour le traitement des blessures pendant la guerre: l’école
physiologique, qui concentrait ses efforts sur l’aide aux agents naturels de
protection du corps, et l’école antiseptique dont le but était de tuer les
microbes dans les blessures au moyen de quelque agent chimique[7]. Il expliquait alors pourquoi Wright et
lui-même faisait partie de la première école! Bien entendu, si Fleming
appartenait à la première école, il aurait voulu cependant trouver, comme Paul
Ehrlich l’avait fait pour la syphilis, le traitement magique, mortel pour les
envahisseurs et inoffensif pour le corps humain. Fleming fit, dans les mois qui suivirent,
une belle découverte: un jour où il était enrhumé, il avait déposé un peu de
son mucus nasal au centre d’une boîte de Petri. Il fut surpris de constater
qu’aucune colonie bactérienne ne se développait à l’endroit où le mucus avait
été déposé. Il refit l’expérience, cette fois avec un tube contenant un liquide
rendu opaque par des bactéries. Après dépôt du mucus, le liquide
s’éclaircissait. La même expérience fut répétée avec des larmes et le résultat
fut tout aussi significatif. Il y avait dans les secrétions humaines des
substances bactéricides! Pour continuer ses expériences sur les larmes, tous
les visiteurs se voyaient mis à contribution ! Les techniciens de son
laboratoire arrivaient à fournir des larmes abondantes après avoir pressé dans
leurs yeux un peu d’écorce de citron. Pour ce supplice, ils touchaient chaque
fois trois pence! Cette substance antiseptique fut baptisée
« lysozyme ». La découverte de Fleming était importante mais
malheureusement le lysozyme n’avait qu’une action très faible sur les microbes
pathogènes. Fleming suspecta cependant que cette inefficacité contre les
microbes pathogènes provenait du fait que le lysozyme était en concentration
insuffisante. Il émit l’hypothèse que si l’on pouvait augmenter la teneur en
lysozyme, on pourrait peut-être arrêter le développement des microbes
pathogènes. Fleming fit part de sa découverte et des espoirs entraînés par
celle-ci au Medical Research Club mais l’accueil fut incroyablement froid. Il
faut dire que Fleming avec son caractère introverti n’était pas un orateur fort
brillant. Il fit aussi d’autres découvertes
et constata notamment qu’une injection intraveineuse de sel hypertonique
augmentait le pouvoir bactéricide du sang! Quelques essais d’injections de sel
en intraveineux furent alors tentés sur des malades qui étaient considérés comme
des cas désespérés. Malgré des résultats encourageants, les médecins
abandonnèrent ce traitement qui n’était pas dénué de risque! Le laboratoire de Fleming était toujours
encombré et obscur. Des piles de boîtes de culture y étaient entassées dans un
grand désordre mais il savait retrouver celle qu’il recherchait ! En
1922, écrit le docteur Allison, j’entrai à Saint Mary’s pour
travailler au laboratoire avec Fleming. Tout de suite, il me plaisanta sur ma
propreté méticuleuse. Chaque soir, je mettais ma « paillasse » en
ordre et jetais ce qui ne pouvait plus servir. Fleming me dit que j’étais bien
trop soigneux. Il gardait, lui, ses cultures deux ou trois semaines et, avant
de les éliminer, les regardait avec attention pour voir si par hasard un phénomène
inattendu et intéressant ne s’était pas produit. La suite de l’histoire prouva
qu’il avait raison et que s’il avait été aussi soigneux que moi, il n’aurait
probablement rien trouvé de neuf![8] Il étudiait toujours les antiseptiques et
était arrivé à la conclusion qu’il serait impossible de trouver une solution
miracle qui tuerait toutes les sortes de microbes car, d’après lui, chaque
antiseptique montrait des affinités pour certaines bactéries spécifiques. Ces
constations d’apparence simple constituaient cependant de véritables avancées
en microbiologie. Dans le fouillis de son laboratoire, Fleming constata un jour
que des boites de Petri étaient contaminées par des moisissures. Dans les
boites contaminées, il eut l’immense surprise de constater que les colonies de
staphylocoques se dissolvaient! La moisissure était un penicillium. Fleming
abandonna alors l’étude qu’il faisait sur le mercurochrome pour se pencher sur
la moisissure. On la cultiva dans du bouillon de viande à 20 degrés et on en
obtint chaque jour deux à trois Centimètres cubes. Le jus de pénicillium était
vraiment miraculeux car non seulement il tuait les staphylocoques mais il ne
semblait posséder aucune toxicité: un centimètre cube injecté dans le péritoine
d’une souris de 20 grammes ne produisant aucun symptôme toxique! Il y avait
cependant un problème important à résoudre car le produit était très instable
et perdait ses propriétés après quelques jours! Il fallait donc extraire le
produit actif pour le préserver de la destruction enzymatique qui se produisait
dans le jus! Deux collègues de Fleming, Frederick Ridley et Stuart Craddock,
s’improvisèrent chimistes et essayèrent d’extraire la pénicilline du bouillon
au moyen de l’évaporation par le vide. Mais le produit obtenu ne se conservait
que pendant une semaine! On abandonna alors l’espoir d’obtenir un produit
utilisable en médecine. Le 13 février 1929, Fleming lut à ce sujet au Medical
Research Club, une note qui, à sa grande déception, ne fit même pas l’objet
d’une question de la part des auditeurs. Cela ne l’empêcha pas de publier un
article de sa découverte dans le Journal britannique de pathologie
expérimentale, en juin 1929.Il continua aussi ses essais d’application locale
de pénicilline sur des plaies. En 1931, au Royal Dental Hospital, il réaffirma
ses idées, et 1932, il donna les résultats des essais effectués sur les plaies.
Deux ans plus tard, un autre collègue de Fleming, le docteur Holt essaya à
nouveau de purifier la substance mais il dut à son tour renoncer après de nombreux
essais! Fleming continua cependant à croire en sa pénicilline, tout en gardant
son flegme caractéristique. Les sports étaient à l’honneur à l’hôpital
Saint Mary qui comptait plus de cinq équipes de rugby. Fleming ne manquait
jamais d’assister à la finale de la coupe de même qu’il assistait dans la
magnifique piscine de l’institution aux coupes de natation et de water-polo! Il
connut des moments particulièrement durs avec la mort de son frère John. Ils
avaient assisté ensemble à un match un jour où il faisait froid et venteux. Le
lendemain son frère était atteint par une pneumonie et il en mourut quelques
jours après. Deux ans auparavant, il avait été sauvé de la même maladie par un
sérum antipneumoccique qui cette fois s’était révélé inefficace! Fleming pensa
certainement à la pénicilline qu’il ne pouvait pas encore employer et qui
aurait pu sauver son frère. Peu de temps après, le monde médical éprouva un
véritable enthousiasme quand Gerhard Domagk annonça en 1935 la découverte du
prontosil, ce colorant rouge qui pouvait lutter contre les streptocoques.
Fleming apprit par après que des chercheurs de l’Institut Pasteur de Paris
avaient isolé dans le prontosil la seule molécule agissante: il s’agissait du
para-amino-phenyl-sulfamide. Le prontosil avait été breveté par la firme Bayer
alors que le produit actif, le sulfamide 1162, pouvait être fabriqué librement
par n’importe qui. Bientôt, on l’employa partout et son usage fit baisser la
mortalité de la fièvre puerpérale à Londres. En 1936, le taux de mortalité qui
était de 20% put descendre à 4,7%. On pouvait dire que la chimiothérapie
antibactérienne était enfin née! Bientôt le sulfamide (1162 F) fut reconnu
comme étant efficace contre le streptocoque, le méningocoque, le pneumocoque et
le gonocoque. La mortalité de la méningite tomba de 30 à 3%. Pour la
blennorragie, la guérison s’obtenait en dix jours. Malheureusement avec
l’emploi des sulfamides apparurent des souches microbiennes résistantes.
Fleming continua à penser que si les sulfamidés étaient un grand progrès, sa
pénicilline leur serait supérieure en efficacité. Dans une série de
communications à la Royal Society of Medicine, il démontra trois faits.
Premièrement les sulfamidés restaient sans action sur toute une série de
microbes. Par ailleurs, si les microbes sensibles étaient en nombre trop
important, les sulfamidés restaient inactifs et enfin leur action était
essentiellement bactériostatique, c’est-à-dire qu’ils arrêtaient la
multiplication des bactéries sans les tuer et donc sans action bactéricide! En
1936, Fleming reparla de la pénicilline au second congrès international de
microbiologie mais l’intérêt des auditeurs n’était pas au rendez-vous. Fleming était original et aimait son
métier. Il se divertissait en créant des dessins colorés sur des buvards
imprégnés de gélose: le staphylocoque cultivé donnait des colonies jaunes, le
bacille prodigiosus des colonies rouges, le bacillus violaceus des colonies
bleues. Fleming arrivait à représenter une danseuse, un grenadier ou même un drapeau
de l’Union Jack qu’il présenta à la reine Mary lorsqu’elle vint visiter son
laboratoire. Pendant que Fleming voyait poindre doucement la fin de sa
carrière, en 1939, deux jeunes chercheurs d’Oxford, Howard Florey et Ernst
.Boris Chain reçurent une subvention importante de la fondation Rockefeller
afin de continuer des recherches sur plusieurs substances antibactériennes,
dont la pénicilline. Chain eut alors l’idée de purifier le jus de pénicillium
au moyen d’une nouvelle technologie: la lyophilisation. Le principe en était
simple: en congelant des substances puis en les faisant passer à l’état gazeux
directement en diminuant la pression régnant dans le bocal, on pouvait arriver
à un concentré qui n’avait pas été dénaturé par la chaleur. Ayant maintenant une
pénicilline purifiée, Chain la testa sur la souris et à sa grande joie constata
qu’aucune manifestation toxique ne se produisait. Un peu plus tard, on refit
une expérience cruciale : le 25 mai 1940, des souris infectées par le
clostridium septicum furent guéries par la pénicilline. L’équipe d’Oxford
reconsidéra soudainement tout l’intérêt de cette substance, au moment même où
l’armée anglaise se repliait sur Dunkerke! Elle rédigea un compte rendu dans la
célèbre revue médicale « The Lancet ». Ayant pris connaissance de la
publication, Fleming rendit aussitôt visite à Chain et Florey, qui eurent la
surprise de leur vie car ils croyaient le découvreur de la pénicilline décédé.
Cette rencontre prodigieuse accéléra évidemment les recherches, mais il aurait
fallu des milliers de litres de culture pour fournir le médicament aux
hôpitaux. Pendant que Chain développait la culture du pénicillium avec les
moyens du bord, Florey partit en juin 1941 aux Etats-Unis avec une souche de
pénicillium, afin de tenter de trouver une technologie adaptée à la production
massive de pénicilline. Florey trouva la solution au Northern Regional Research
Laboratory à Peoria. Ce laboratoire possédait une quantité énorme de
« Corn Steep liquor », sous-produit de la fabrication d’amidon à
partir du maïs. Cette substance s’était révélée être un excellent milieu de
culture, permettant des rendements vingt fois supérieurs à ceux obtenus à
Oxford. Les chercheurs américains améliorèrent encore les performances de la
culture du pénicillium en recherchant une souche de pénicillium plus
productive. A cette fin, ils chargèrent une jeune femme, bientôt connue sous le
nom de Mouldy Mary (Marie Moisie) de récolter sur les marchés tout ce qui était
moisi! Un jour de 1943, elle rapporta un penicillium chrysogenum au rendement
exceptionnel,qui poussait sur un cantaloup pourri! Quand Florey quitta
l’Amérique pour rejoindre Oxford, il emporta la promesse de deux maisons
américaines qui s’était engagées à produire dix mille litres de pénicilline
chacune ! Il retrouva Chain qui n’avait pas perdu son temps: les méthodes
d’extraction avaient été perfectionnées et une véritable usine grandissait sous
la direction du docteur Sanders. Des jeunes filles qu’on appelait les
« Penicillin girls » y travaillaient et surveillaient les cultures
très fragiles qui devaient être à l’abri de la poussière sous peine d’être
contaminées par une bactérie étrangère! Malgré toutes les difficultés, un petit
stock de pénicilline purifiée commença à être disponible. Les premiers blessés
à être traités furent des pilotes de la R.A.F., gravement brûlés en défendant
Londres. Puis l’équipe d’Oxford envoya au docteur Pulvertaft un paquet de
pénicilline pour traiter les blessés de l’armée du désert en Egypte. Fleming fut amené lui-même à faire son
premier essai thérapeutique sur un de ses amis hospitalisé à Saint Mary pour
une méningite. Il put obtenir de Florey un peu de pénicilline et en 24 heures,
l’amélioration fut très nette. Comme le cas était très grave, Fleming injecta
la pénicilline par ponction lombaire. Ce fut une première et le patient guérit
complètement. En Amérique, la production massive de la pénicilline avait pris
du retard. L’une des firmes qui fit un grand effort fut celle de Charles
Pfizer. De nouveaux procédés furent cependant trouvés pour améliorer le
rendement notamment la mise au point d’un processus qui permit la fermentation
profonde dans de grandes cuves. Bien entendu, certains envisagèrent de breveter
leurs procédés de fabrication mais les médecins anglais répliquèrent que s’ils
brevetaient leurs procédés, ils exigeraient le double du montant réclamé pour
l’utilisation de la pénicilline qui avait été découverte en Angleterre. La
pénicilline demeura ainsi libre de tout brevet et de tout droit! En 1943, les
usines commencèrent à produire des quantités relativement importantes de
pénicilline qui purent être envoyés aux armées alliées d’Afrique qui venaient
de remporter la victoire au cap Bon. Les blessures de cette campagne étaient
particulièrement difficiles à traiter, avec la contamination importante amenée
par les mouches très nombreuses. La gloire commença à s’emparer
alors de Fleming qui fut élu cette année 1943 « Fellow of the Royal
Society », la plus ancienne société scientifique britannique. En 1944, les
autorités militaires autorisèrent l’emploi de la pénicilline pour les malades
civils. En juillet de la même année, Fleming fut anobli et devint « Sir
Fleming », en même temps que son épouse devenait « Lady
Fleming ». Peu de temps après, Paris et Bruxelles furent libérés et le 4
septembre 1944, Fleming écrivit une lettre émouvante à son ami le professeur
belge Henri Bordet: Mon
cher professeur Bordet, c’est vraiment une très grande nouvelle que nous avons
apprise aujourd’hui. Enfin les Allemands ont quitté Bruxelles, et vous êtes
affranchis de la tyrannie nazie. Tous les bactériologistes anglais espèrent que
vous, l’un des pères de cette science, avez traversé les années de tristesse
d’un cœur vaillant et que vous avez devant vous de longues années d’un travail
fructueux. Nous nous réjouissons de votre libération, si longtemps attendue… Durant l’été 1945, Fleming fit une tournée
triomphale aux Etats-Unis, durant laquelle il reçut de la part des grandes
maisons américaines de produits chimiques une somme de cent mille dollars en
témoignage de gratitude. Fleming alloua cette somme au service scientifique de
l’hôpital Saint Mary et créa un fonds Alexander Fleming au bénéfice des
chercheurs. Au cours de ce voyage, il apprit qu’un Américain, le docteur
Romansky, avait mis au point une pénicilline-retard (sels de calcium de
pénicilline mélangés avec de la cire d’abeille et de l’huile de cacahuète) qui
ne rendait plus nécessaire l’injection de la pénicilline toutes les trois
heures. Après la tournée aux Etats-Unis, Fleming
fut reçu en héros à Paris et à Bruxelles. L’apothéose vint le 25 octobre 1945,
quand il apprit qu’il avait obtenu, avec Chain et Florey, le prix Nobel de
Médecine! Fleming conserva durant ces années une grande humilité. Jamais il ne
donnait à ses collègues seniors ou juniors l’impression qu’ils travaillaient
sous ses ordres mais bien celle qu’ils travaillaient avec lui! Beaucoup de
recherches étaient inspirées par lui. Il fallait insister pour qu’il appose sa
signature aux communications réservées à la publication et quand il acceptait
de le faire, c’était à la condition de mettre son nom en dernier. Fleming eut le grand chagrin de perdre son
épouse qui avait partagé 33 ans de sa vie, le 22 novembre 1949. Pour garder
courage, il s’efforça de continuer ses recherches. En 1950, la fête organisée à
Bruxelles pour les 80 ans de son ami Bordet fut pour lui un moment de grande
joie. En avril 1953, Fleming se remaria avec une bactériologiste, le docteur Amalia Koutsouri-Voureka. Leur bonheur fut de courte
durée puisque le 11 mars 1954, Fleming décéda d’un infarctus. Il fut enterré
dans la crypte de Saint-Paul, honneur réservé à quelques illustres Anglais
comme Nelson et Wellington! Son ami, le docteur C.A. Pannett prononça l’éloge
funèbre en terminant par ces phrases: Son choix d’une
profession, puis d’un hôpital; son passage à la bactériologie; sa rencontre
avec Almorth Wright; la nature du travail qu’il fit chez celui-ci; l’effet
inattendu d’une larme; la chute imprévisible d’une spore, non, tous ces
évènements n’étaient sûrement pas dus à la seule chance. Nous pouvons voir à
chaque tournant le doigt de Dieu montrant la direction que devait prendre cette
carrière![9] La découverte de la pénicilline ne fut pas
seulement féconde en elle-même, elle amena les savants à se demander si
d’autres champignons que le pénicillum notatum n’étaient pas capables de
fabriquer des antibiotiques. Dès 1945, la réponse fut fournie par Selman A.
Waksman, qui à partir d’un champignon nommé streptomyces isola une substance
qu’il nomma streptomycine et qui avait la propriété remarquable d’être active
contre le bacille de la tuberculose! [1] Docteur Robert Soupault, « Alexis Carrel », page 120, Edition
Plon, Paris, 1952.
[2]
Docteur Robert Soupault, « Alexis Carrel »,
page 121, Plon, 1952. [3] « Archives de médecine et de pharmacie militaire », T.LXXXV, pp 489-498. [4]
André Maurois, « La vie de sir Alexander
Fleming », page 86, Librairies Hachette, 1959. [5]
André Maurois, La vie de Sir Alexander Fleming,
Librairie Hachette, 1959, p. 93. [6] Idem, p. 100 et 101. [7] Idem, p. 113. [8] Idem, p. 114. [9] Idem, p. 306. |
© P.Loodts Medecins de la grande guerre. 2000-2020. Tout droit réservé. ©





